Thứ năm, 04/06/2020,10:43 (GMT+7)


Bệnh nhân mắc u tuyến thượng thận hai bên hiếm gặp
Xuất hiện cơn đau đầu kèm theo hồi hộp đánh trống ngực thường xuyên và tăng dần, một nam bệnh nhân bị đa u tuyến nội tiết type 2 đã được các bác sĩ Bệnh viện Nội tiết Trung ương vượt qua nhiều thách thức để phẫu thuật loại bỏ u tuyến thượng thận cả hai bên. Đây là ca bệnh hiếm gặp và là trường hợp đầu tiên từ trước tới nay được chẩn đoán và điều trị tại bệnh viện.

PGS, TS Trần Ngọc Lương, Giám đốc Bệnh viện Nội tiết Trung ương cùng các bác sĩ hội chẩn ca bệnh đặc biệt.
Bệnh nhân Lê Văn C. (38 tuổi, quê Ngọc Châu, Hải Dương) tới khám tại Bệnh viện Nội tiết Trung ương vì gần đây thường xuất hiện cơn đau đầu kèm theo hồi hộp đánh trống ngực. Trước đó bệnh nhân có tiền sử tăng huyết áp, bệnh nhân đã đi khám và điều trị ở nhiều cơ sở y tế nhưng tình trạng sức khỏe không cải thiện. Gần đây các cơn đau đầu của của bệnh nhân C. ngày càng nhiều và nặng hơn.
Sau khi khai thác tiền sử, các bác sĩ biết bệnh nhân có em trai đã từng phẫu thuật tuyến giáp, tuyến cận giáp và tuyến thượng thận. Với chẩn đoán sơ bộ bệnh nhân tăng huyết áp do u tủy thượng thận/đa u tuyến nội tiết type 2, bệnh nhân đã được chỉ định làm thêm các xét nghiệm chuyên sâu để xác định chẩn đoán. Kết quả cho thấy hormon tủy thượng thận tăng rất cao trong máu và nước tiểu.
Trên phim chụp MSCT ổ bụng phát hiện hai khối u tuyến thượng thận hai bên: khối bên (P) kích thước 9,5 cm đã đè đẩy tĩnh mạch cửa, tĩnh mạch lách ra trước. Quá trình siêu âm vùng cổ phát hiện khối u tuyến giáp hai bên có nhiều đặc điểm nghi ngờ ác tính đi kèm với đó là marker ung thư tuyến giáp thể tủy (Calcitonin) tăng cao. Bệnh nhân cũng có tình trạng cường chức năng tuyến cận giáp: Hormon PTH tăng cao, Calci máu tăng, siêu âm có hình ảnh phì đại tuyến cận giáp trên bên (T).
Chẩn đoán về ca bệnh này, PGS, TS Trần Ngọc Lương, Giám đốc Bệnh viện Nội tiết Trung ương, bác sĩ chính trong kíp mổ bệnh nhân C. cho biết, u tủy thượng thận chỉ chiếm 0,1% nguyên nhân tăng huyết áp nhưng đóng vai trò hết sức quan trọng, nếu chẩn đoán đúng và điều trị kịp thời bệnh có thể khỏi, nếu chẩn đoán và điều trị muộn bệnh nhân có thể tử vong nhanh chóng do cơn tăng huyết áp kịch phát.
Tại Bệnh viện Nội tiết Trung ương đã phẫu thuật cho nhiều trường hợp u tuyến thượng thận, tuy nhiên ca bệnh tăng huyết áp do u tủy thượng thận ở cả hai bên thì đây là lần đầu tiên. Để điều trị hiệu quả, bệnh nhân cần được phẫu thuật cắt bỏ khối u.
Tuy nhiên, quá trình phẫu thuật hết sức phức tạp kèm theo nhiều nguy cơ. Về mặt phẫu thuật, khi cắt bỏ khối u sẽ có dấu hiệu đè đẩy tĩnh mạch cửa, tĩnh mạch lách là không hề đơn giản, nếu tổn thương các mạch máu lớn này bệnh nhân có thể chảy ngập máu trong ổ bụng và tử vong nhanh chóng. Bệnh nhân cũng có thể gặp nguy cơ về gây mê hồi sức như quá trình gây mê, rạch bụng, bộc lộ khối u… rất dễ gây ra cơn tăng huyết áp kịch phát dẫn tới xuất huyết não, suy tim cấp, nhồi máu cơ tim.
Bên cạnh đó, trong quá trình phẫu thuật, các bác sĩ cũng cần hết sức thận trọng vì nếu xảy ra sai sót thì ngay sau khi kẹp mạch máu, cắt khối u, bệnh nhân lại có nguy cơ tụt huyết áp đột ngột gây trụy tim mạch tử vong. "Bệnh nhân này cũng sẽ gặp nhiều nguy cơ về nội tiết vì khi cắt bỏ hai tuyến thượng thận có thể gây suy thượng thận cấp, gây rối loạn huyết động, rối loạn cân bằng chuyển hóa muối nước, mất khả năng chống đỡ của cơ thể với các stress", BS Lương cho biết.

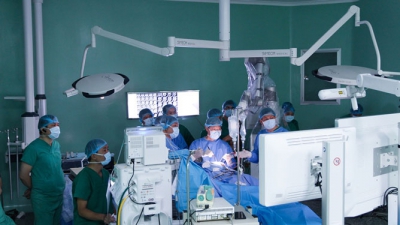
Các bác sĩ tiến hành can thiệp cho bệnh nhân.
Xác định rõ đây là ca bệnh hiếm gặp và quá trình điều trị có thể gặp nhiều diễn biến phức tạp, kíp mổ đã tiến hành hội chẩn liên khoa giữa các phẫu thuật viên, bác sĩ gây mê - hồi sức tích cực và bác sĩ nội - nội tiết để cùng nhau thống nhất lộ trình điều trị cũng như các phương án chuẩn bị tốt nhất cho bệnh nhân trước, trong và sau mổ. Với sự chuẩn bị chu đáo và đã tiên lượng những nguy cơ không mong muốn có thể xảy ra, ca mổ đã diễn ra thành công.
Sau mổ, bệnh nhân không còn cơn đau đầu, mức độ tăng huyết áp giảm dần về mức bình thường bệnh nhân cũng được xuất viện sau mổ một tuần.
BS Lương cho biết, đa u tuyến nội tiết type 2 (Multiple Endocrine Neoplasia Type 2, MEN2) là một hội chứng di truyền từ thế hệ này sang thế hệ khác trong cùng một gia đình. Gen liên quan đến MEN2 được gọi là RET (REarranged during Transfection protooncogene). Đột biến (thay đổi) trong gen RET làm tăng nguy cơ xuất hiện các khối u tuyến nội tiết đặc biệt nguy cơ ung thư tuyến giáp thể tủy ở những người mắc MEN2 gần như là 100% cho tất cả các phân nhóm. Chính vì vậy bệnh nhân đã được hẹn tái khám xét phẫu thuật tuyến giáp và tuyến cận giáp. Đồng thời các bác sĩ cũng tư vấn, động viên những người thân trong gia đình bệnh nhân C. đến khám sàng lọc để có thể chẩn đoán sớm và có hướng điều trị kịp thời.
HẢI NGÔ - (nhandan.com.vn)
T/h: H.Phong (dongbang.vn)
Cùng chuyên mục
Tin mới
Tin tiêu biểu